A menopausa é uma etapa natural da vida feminina, marcada pelo fim dos ciclos menstruais e por profundas transformações hormonais. O que muitas mulheres ainda não sabem é que essas mudanças afetam diretamente o coração e os vasos sanguíneos — e que o período pós-menopausa está associado a um aumento significativo no risco de doenças cardiovasculares.
Durante décadas, as doenças do coração foram equivocadamente consideradas um problema predominantemente masculino. Hoje, dados consolidados das principais sociedades de cardiologia do mundo mostram um cenário diferente: as doenças cardiovasculares são a principal causa de morte entre mulheres no Brasil e em todo o mundo, e a menopausa representa um ponto de virada nesse risco.
Compreender a relação entre a menopausa e a saúde do coração é um passo fundamental para que cada mulher — junto com sua equipe médica — adote medidas preventivas adequadas e mantenha qualidade de vida nessa fase.
Por que o estrogênio protege o coração?
Para entender os riscos cardiovasculares da menopausa, é preciso primeiro compreender o papel do estrogênio — o principal hormônio feminino produzido pelos ovários durante os anos reprodutivos.
O estrogênio exerce uma série de efeitos protetores sobre o sistema cardiovascular:
- Favorece o perfil lipídico saudável, ajudando a manter o colesterol HDL (o “bom”) elevado e o LDL (o “ruim”) em níveis mais controlados.
- Promove a flexibilidade e a dilatação dos vasos sanguíneos, facilitando a circulação e reduzindo a pressão sobre as paredes arteriais.
- Inibe processos inflamatórios que estão na base do desenvolvimento da aterosclerose — o acúmulo de placas nas artérias.
- Atua sobre a coagulação sanguínea, contribuindo para um equilíbrio entre os mecanismos de coagulação e anticoagulação.
Quando a produção de estrogênio diminui de forma progressiva e, depois, cessa, todos esses mecanismos de proteção são reduzidos ou perdidos. É exatamente por isso que o risco cardiovascular da mulher se aproxima — e, em alguns aspectos, supera — o do homem após a menopausa.
O que muda no coração com a menopausa?
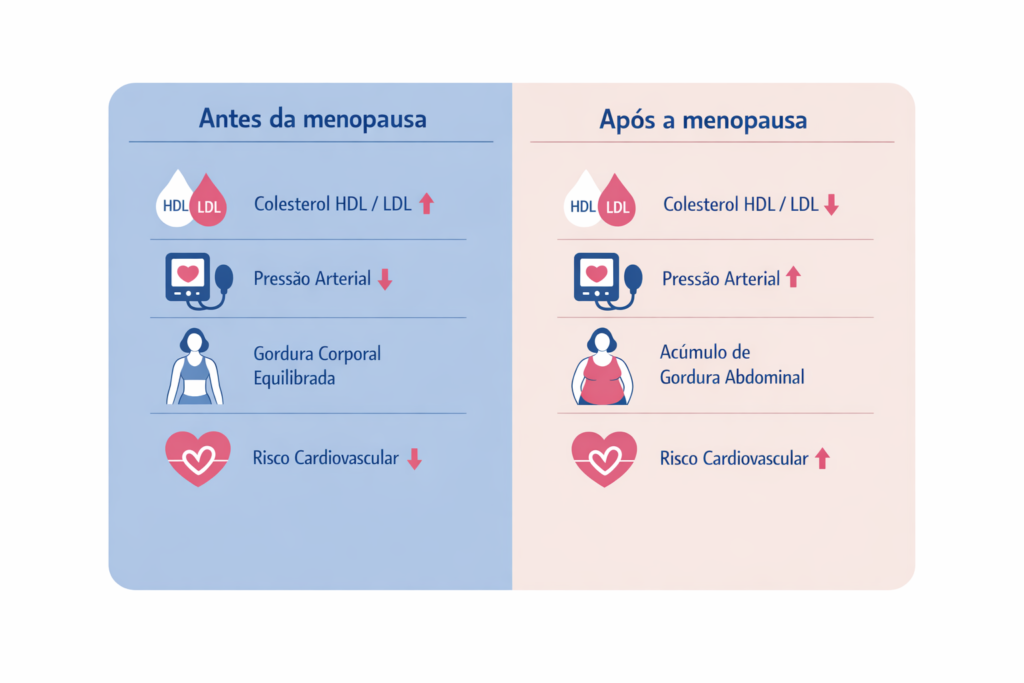
A queda dos níveis de estrogênio desencadeia uma série de transformações metabólicas e vasculares que elevam o risco cardíaco. As principais são:
Alterações no colesterol e nos triglicérides
Com a redução do estrogênio, é comum observar:
- Aumento do LDL-colesterol (colesterol “ruim”)
- Redução do HDL-colesterol (colesterol “protetor”)
- Elevação dos triglicérides
- Maior tendência à formação de placas ateroscleróticas nas artérias
Esse perfil lipídico desfavorável aumenta progressivamente o risco de aterosclerose, infarto agudo do miocárdio e acidente vascular cerebral (AVC).
Pressão arterial e rigidez vascular
A perda da ação vasodilatadora do estrogênio contribui para o aumento da rigidez das artérias e a elevação da pressão arterial. Mulheres que chegavam à menopausa com a pressão controlada podem observar alterações nesse período.
A hipertensão arterial é um dos principais fatores de risco para doenças cardíacas e AVC, e seu controle adequado é especialmente importante nessa fase.
Redistribuição de gordura corporal
Durante os anos reprodutivos, o estrogênio favorece o acúmulo de gordura nos quadris e coxas — o chamado padrão ginoide. Com a menopausa, há uma tendência à migração da gordura para a região abdominal — o padrão androide.
A gordura visceral abdominal está diretamente associada a resistência à insulina, inflamação crônica e maior risco cardiovascular.
Alterações no metabolismo da glicose
A menopausa também interfere na sensibilidade à insulina, podendo contribuir para o desenvolvimento de pré-diabetes e diabetes tipo 2 — condições que amplificam significativamente o risco cardíaco.
Sintomas cardíacos na menopausa: o que observar?
Alguns sintomas típicos da menopausa podem se confundir — ou coexistir — com manifestações cardíacas. Saber diferenciá-los e estar atento às mudanças é essencial.
| Sintoma | Possível relação | Quando buscar avaliação médica |
| Palpitações | Podem ser benignas (flutuação hormonal) ou indicar arritmia | Quando frequentes, prolongadas ou associadas a tontura |
| Falta de ar | Comum em episódios de calor/ondas de calor | Quando ocorre em repouso ou com esforços leves |
| Dor ou pressão no peito | Precisa ser investigada — nunca ignorada | Imediatamente — pode indicar evento coronariano |
| Fadiga intensa e persistente | Pode ser hormonal ou sinal cardíaco | Quando não melhora com repouso ou é progressiva |
| Tontura e mal-estar | Flutuações da pressão arterial | Quando recorrente ou associada a outros sintomas |
| Edema nos membros inferiores | Mudança circulatória | Quando assimétrico, doloroso ou associado a dor no peito |
⚠️ Atenção: dor ou pressão intensa no peito, falta de ar súbita, dormência ou fraqueza em um lado do corpo, dificuldade de fala ou visão turva podem ser sinais de infarto ou AVC — situações de emergência. Em caso de suspeita, ligue imediatamente para o SAMU (192) ou dirija-se ao pronto-socorro mais próximo. Não aguarde para agendar consulta.
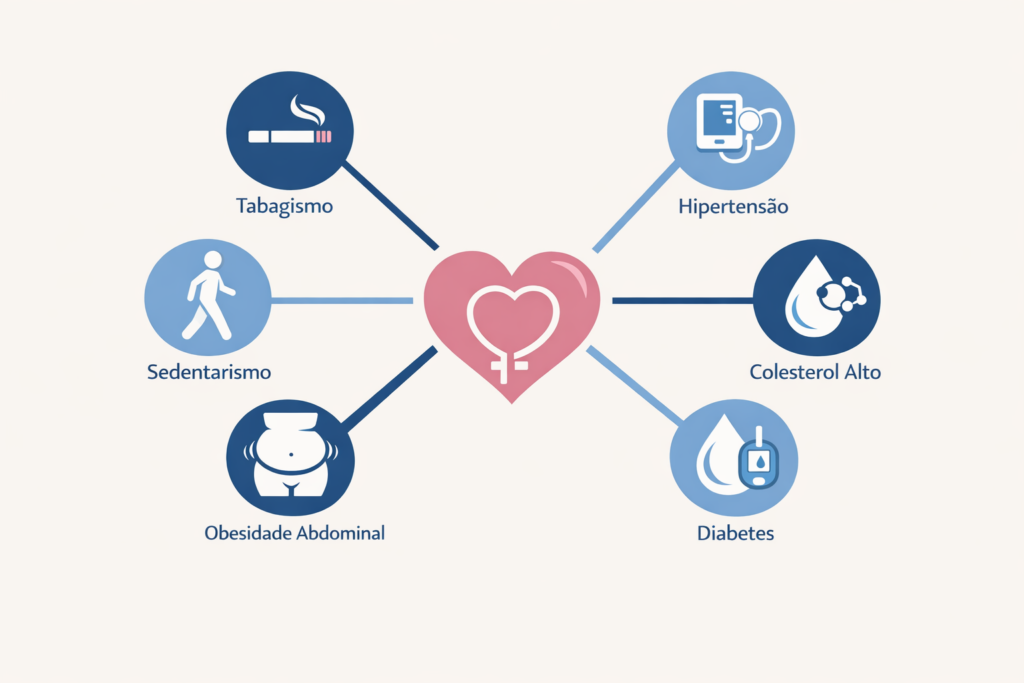
Fatores de risco que se somam na menopausa
O risco cardiovascular na menopausa não é determinado apenas pelas mudanças hormonais. Ele resulta de uma combinação de fatores que precisam ser avaliados individualmente pela equipe médica:
- Histórico familiar de doenças cardíacas precoces
- Tabagismo — um dos maiores agravantes do risco cardiovascular em qualquer idade
- Sedentarismo
- Obesidade, especialmente com acúmulo abdominal
- Hipertensão arterial pré-existente ou desenvolvida na menopausa
- Diabetes ou pré-diabetes
- Dislipidemia (alteração nos níveis de gorduras no sangue)
- Síndrome metabólica
- Menopausa precoce (antes dos 40 anos) — associada a risco cardiovascular ainda mais elevado
- Uso de tabaco e exposição ao fumo passivo
A presença de múltiplos fatores de risco exige acompanhamento cardiológico mais próximo e pode indicar a necessidade de exames complementares específicos.
Como cuidar do coração na menopausa?
O cuidado com a saúde cardiovascular nessa fase envolve mudanças no estilo de vida, acompanhamento médico regular e, em alguns casos, tratamento farmacológico orientado por especialista.
Alimentação cardioprotetora
Uma alimentação equilibrada contribui diretamente para o controle do colesterol, da pressão arterial e do peso corporal. Alguns princípios gerais com base em evidências incluem:
- Priorizar frutas, vegetais, leguminosas e grãos integrais
- Preferir gorduras insaturadas (azeite de oliva, abacate, oleaginosas) em substituição às saturadas e trans
- Reduzir o consumo de sódio para auxiliar no controle da pressão
- Limitar açúcares simples e ultraprocessados
- Moderar o consumo de álcool
A Dieta Mediterrânea é uma das mais estudadas e recomendadas para a prevenção de doenças cardiovasculares, com evidências robustas publicadas em periódicos como o New England Journal of Medicine.
Atividade física regular
A prática regular de exercícios aeróbicos (caminhada, natação, ciclismo) e de resistência muscular traz benefícios comprovados para o coração, o metabolismo e a composição corporal. As diretrizes da Sociedade Brasileira de Cardiologia (SBC) recomendam ao menos 150 minutos de atividade moderada por semana para adultos.
Antes de iniciar ou intensificar uma rotina de exercícios, é recomendável avaliação médica — especialmente para mulheres com fatores de risco cardiovascular.
Controle do peso e da gordura abdominal
Manter o peso em faixa saudável e reduzir a circunferência abdominal (referência: abaixo de 88 cm para mulheres, segundo diretrizes da SBC) são metas importantes para diminuir o risco cardiometabólico nessa fase.
Abandono do tabagismo
O tabagismo potencializa todos os outros fatores de risco cardiovascular. Parar de fumar é uma das medidas com maior impacto na redução do risco de infarto e AVC — em qualquer idade.
Gestão do estresse e saúde mental
O estresse crônico e a ansiedade — que podem se intensificar durante a menopausa — estão associados a maiores níveis de inflamação e à ativação do sistema nervoso simpático, com impacto negativo sobre o coração. Estratégias de manejo do estresse, sono de qualidade e suporte emocional fazem parte de uma abordagem integral.
Acompanhamento médico e exames regulares
O monitoramento periódico dos seguintes parâmetros é recomendado para mulheres na menopausa:
- Pressão arterial
- Perfil lipídico (colesterol total, LDL, HDL, triglicérides)
- Glicemia e hemoglobina glicada
- Peso, IMC e circunferência abdominal
- Eletrocardiograma e outros exames cardíacos conforme indicação médica
Terapia hormonal e coração: o que a ciência diz?
A Terapia Hormonal da Menopausa (THM) é um tema que gera muitas dúvidas em relação ao impacto cardiovascular. A relação entre THM e risco cardíaco é complexa e depende de diversos fatores: tipo e via de administração do hormônio, dose, tempo de uso, idade da mulher e presença de fatores de risco.
Estudos mais recentes, incluindo análises do Women’s Health Initiative (WHI) e dados da International Menopause Society, sugerem que, quando iniciada em mulheres mais jovens (próximas à menopausa) e sem contraindicações, a THM pode ter perfil de segurança cardiovascular mais favorável.
A decisão sobre o uso ou não da terapia hormonal deve ser sempre individualizada, baseada em avaliação criteriosa do histórico clínico, dos fatores de risco e das preferências da paciente, conduzida por médico habilitado — idealmente com integração entre ginecologista e cardiologista.
Conclusão
A menopausa e a saúde cardiovascular estão profundamente interligadas, e compreender essa relação é um ato de autocuidado e prevenção. Com a queda dos níveis de estrogênio, o organismo feminino passa por transformações que exigem atenção redobrada ao coração — não para gerar alarme, mas para orientar escolhas mais saudáveis e um acompanhamento médico adequado.
Adotar uma alimentação equilibrada, praticar atividade física regular, controlar fatores de risco e manter consultas periódicas com cardiologista são os pilares de uma vida com mais saúde nessa fase. Cada mulher é única, e o melhor caminho para cuidar do coração na menopausa é aquele construído em parceria com uma equipe médica de confiança.
Se você está na menopausa ou na perimenopausa e ainda não realizou avaliação cardiovascular, converse com seu médico. A prevenção, quando iniciada no momento certo, faz toda a diferença.
FAQ – Perguntas frequentes sobre Menopausa e Saúde do Coração
A menopausa causa infarto?
A menopausa em si não causa infarto diretamente, mas a queda do estrogênio eleva o risco cardiovascular ao alterar o perfil lipídico, a pressão arterial e a flexibilidade vascular. Fatores de risco associados amplificam esse risco.
A partir de que idade devo me preocupar com o coração na menopausa?
O acompanhamento cardiológico é recomendado para todas as mulheres a partir da perimenopausa — fase que pode começar aos 40 anos ou antes. Mulheres com menopausa precoce (antes dos 40) devem buscar avaliação ainda mais cedo.
Palpitações na menopausa são perigosas?
As palpitações são comuns nessa fase e frequentemente relacionadas às flutuações hormonais. No entanto, quando são frequentes, prolongadas ou acompanhadas de tontura, falta de ar ou dor no peito, devem ser investigadas por um cardiologista.
Exercício físico realmente protege o coração na menopausa?
Sim. A prática regular de atividade física é uma das intervenções com maior evidência científica para redução do risco cardiovascular. Além de beneficiar o coração, contribui para o controle do peso, da glicemia, do colesterol e do humor.
A terapia hormonal pode ajudar a proteger o coração?
Essa é uma questão que deve ser avaliada caso a caso pelo médico. Em determinadas mulheres e condições, a terapia hormonal pode ter perfil cardiovascular favorável, mas não é indicada para todas. A decisão exige avaliação individualizada.

